Contrairement aux siècles passés, et malgré la situation exceptionnelle de la COVID-19, les maladies infectieuses ne représentent plus la principale menace pour la santé. Ce sont maintenant les maladies chroniques telles que les maladies cardiovasculaires, pulmonaires, le diabète et le cancer qui causent 71 % des décès dans le monde. La gestion de ces maladies demande généralement au patient de modifier certains éléments de son style de vie, ici nommés les comportements liés à la santé. Il revient souvent aux médecins, omnipraticiens et spécialistes, d’aborder la question avec leurs patients. Toutefois, les stratégies couramment utilisées par les professionnels de la santé mènent seulement à des changements de comportements chez leurs patients de 5 à 10 % du temps. Plusieurs études et méta-analyses ont maintenant fait la démonstration que la manière d’aborder le changement de comportement à apporter aura un impact non négligeable sur son succès.

L’approche centrée sur le patient et le rôle de l’expert
La tradition médicale incite les professionnels de la santé à agir en tant qu’experts auprès du patient, incluant au moment de faire des recommandations sur les comportements liés à la santé. Ainsi, le principal outil utilisé par les médecins à cet effet reste l’éducation. Par exemple, on usera de statistiques sur les risques du tabagisme, on décrira les recommandations en matière d’activité physique, ou encore on prescrira un régime riche en fruits et en légumes. Toutefois, ces conseils sont souvent donnés de manière unilatérale. En effet, alors que 96 % des patients souhaiteraient participer aux décisions thérapeutiques, seulement 9 % y prennent réellement part. De plus, près de la moitié des patients quittent une consultation médicale confus par les informations reçues et la marche à suivre. En considérant ce statu quo, il est possible d’identifier certains facteurs expliquant la difficulté de voir des changements sur le plan des comportements liés à la santé.
Pourtant, depuis maintenant plusieurs années, l’approche centrée sur le patient est entérinée par le Collège royal des médecins et chirurgiens du Canada. Cette approche se définit par un respect des besoins, des valeurs et des préférences du patient dans la planification et l’octroi d’un traitement. Cela passe entre autres par une attention particulière à la relation entre le traitant et le patient et par une dynamique de collaboration entre eux. Si cette approche est officiellement mise de l’avant, les médecins restent souvent mal outillés pour l’appliquer concrètement dans le contexte des changements comportementaux, entre autres parce qu’elle peut être perçue comme étant moins efficace que l’approche par les conseils. Toutefois, les principes guidant l’approche centrée sur le client ne sont pas contraires aux notions d’efficience et d’efficacité. La science comportementale nous informe à ce sujet.

Combler le fossé à l’aide de la science comportementale
Pour changer un comportement, trois ingrédients sont essentiels : 1) la capacité, incluant les compétences et les connaissances requises pour s’engager dans une activité; 2) l’opportunité, faisant référence à tous les facteurs externes à la personne ayant un impact sur le comportement (p.ex., contraintes de temps et de moyens, environnement, etc.); et 3) la motivation, incluant tous les processus cognitifs et émotionnels influençant et dirigeant nos comportements. Seul le patient sait où il se situe par rapport à chacun de ces éléments. S’il ne conçoit pas qu’il puisse augmenter son niveau d’activité physique, quelle en est la raison ? Est-ce en raison de sa méconnaissance des dangers liés à la sédentarité ou en raison de son horaire trop chargé ? Est-ce que c’est parce qu’il ne sait pas par où commencer, ou plutôt puisqu’il est découragé par le chemin à parcourir ?
Il est nécessaire de connaitre la situation du patient pour s’assurer que le changement ne représente pas seulement pour lui une prescription à suivre, mais une solution bien accordée à ses besoins. Voilà pourquoi la collaboration est de mise. Elle permet au patient d’illustrer lui-même sa réalité, et au médecin de faire des recommandations ajustées aux besoins du patient. Dès lors, il devient beaucoup plus simple d’élaborer un plan d’action empreint de sens pour le patient favorisant ainsi le maintien d’un changement comportemental dans le temps.
La communication motivationnelle
Il existe des stratégies de communication pouvant aider le professionnel de la santé à instaurer, au sein de ses consultations, des conditions propices aux changements comportementaux. Pour en offrir un cadre de référence, un groupe d’experts en sciences comportementales a récemment défini la notion de communication motivationnelle. Ce style de communication est spécialement adapté au contexte médical et regroupe 11 composantes clés (voir la figure 1) réparties en trois catégories. Premièrement, on retrouve des manières d’agir, comme l’écoute active, la sélection d’objectifs clairs et réalisables, la réponse envers la résistance, l’évocation du discours de changement et la présentation neutre de l’information. Deuxièmement, on y présente des manières d’être, comprenant la manifestation de respect, de collaboration et d’empathie. Finalement, on y trouve des contre-indications concernant certaines attitudes pouvant miner le processus de changement telles que de juger ou de blâmer le patient, d’être hostile ou impatient à son égard, ou encore de glisser vers l’argumentation ou la conflictualité. Chacune de ces composantes est ancrée dans la littérature de la science comportementale et, avec les bons outils, peut être enseignée, peu importe le niveau d’expérience du professionnel de la santé.
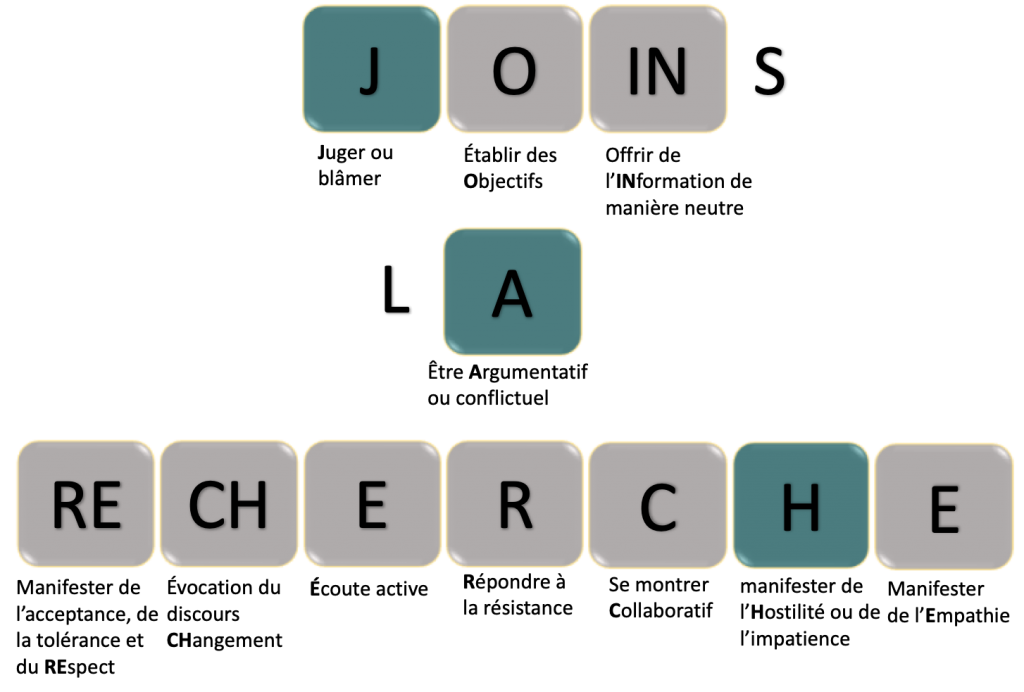
Figure 1. Les 11 composantes de la communication motivationnelle sous forme de mnémonique
Le défi à venir
L’adoption d’un style de communication intégrant les acquis de la science comportementale représente le morceau manquant au casse-tête des pratiques de changement comportemental efficaces et centrées sur le patient. Le prochain grand défi sera de disséminer ces connaissances, en plus de réellement changer les pratiques cliniques forgées par une formation d’expert et un système de santé aux ressources limitées. Si la communication motivationnelle permet d’adresser ces réalités, les formations auront le défi de convaincre et d’outiller les professionnels de la santé. Pour ceux-ci, le comportement le plus difficile et le plus important à modifier pourrait bien être le leur.






1 Comment
Très belle vulgarisation. L’article est clair et bien synthétisé. Beau travail 🙂